3 – 10 % der über 60-Jährigen leiden an einer peripheren arteriellen Verschlusskrankheit der Beine (PAVK), die volkstümlich als Schaufensterkrankheit oder Raucherbein bezeichnet wird. Es handelt sich um eine Durchblutungsstörung der Beine. Betroffene leiden an Beinschmerzen beim Gehen. Im fortgeschrittenen Stadium treten Gewebeschädigungen auf. Grund sind Einengungen (Stenosen) oder Verschlüsse der Becken- oder Beinarterien. Eine ausführliche Beschreibung der Krankheit mit Stadieneinteilung und spezieller Gewichtung des diabetischen Fusssyndroms erfolgte im «d-journal» Nr. 172/2005 «Periphere artierielle Verschlusskrankheit (PAVK) bei Diabetes mellitus». Der Schwerpunkt des aktuellen Artikels liegt in den neuesten technischen Entwicklungen der minimal-invasiven Behandlung der Schaufensterkrankheit.
 Der Krankheit liegt in den meisten Fällen (etwa 90 %) eine Gefässwandverkalkung (Arteriosklerose) zugrunde, die oft auch die Aorta und die Arterien von Herz (etwa 50 %), Hirn (etwa 15 %) und Nieren (etwa 5 %) befällt. Risikofaktoren für die Entwicklung der Schaufensterkrankheit sind der Bluthochdruck, das Rauchen, eine schlechte Blutfettverteilung, fortgeschrittenes Alter, eine familiäre Belastung für Herzkreislauferkrankungen und chronische Nierenerkrankungen. Auch Diabetes mellitus ist ein wichtiger Risikofaktor.
Der Krankheit liegt in den meisten Fällen (etwa 90 %) eine Gefässwandverkalkung (Arteriosklerose) zugrunde, die oft auch die Aorta und die Arterien von Herz (etwa 50 %), Hirn (etwa 15 %) und Nieren (etwa 5 %) befällt. Risikofaktoren für die Entwicklung der Schaufensterkrankheit sind der Bluthochdruck, das Rauchen, eine schlechte Blutfettverteilung, fortgeschrittenes Alter, eine familiäre Belastung für Herzkreislauferkrankungen und chronische Nierenerkrankungen. Auch Diabetes mellitus ist ein wichtiger Risikofaktor.
Die Arteriosklerose kann isoliert oder gleichzeitig an Becken-, Oberschenkel-, Knie-, Unterschenkel- und Fussarterien auftreten. Beim Diabetiker sind im Unterschied zu anderen Risikopatienten viel häufiger die Unterschenkel- und Fussarterien betroffen.
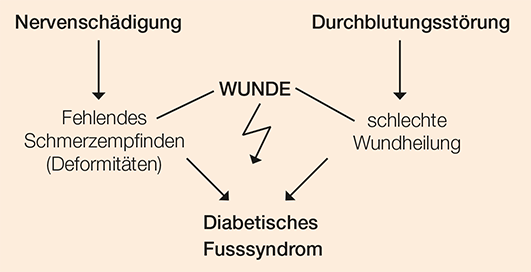
Erschwerend kommt hinzu, dass, je länger die Zuckerkrankheit besteht und je schlechter der Blutzucker eingestellt ist, sich umso eher eine Schädigung der peripheren Nerven (Neuropathie) mit Fussdeformitäten und Gefühlsstörungen in den Füssen entwickelt. Folge sind chronische Druckstellen und zu spät bemerkte Verletzungen an Füssen und Zehen.
Die gestörte Durchblutung und die Neuropathie führen zum diabetischen Fusssyndrom. Es drohen Infektionen, welche durch die schlechte Wundheilung die Gliedmassen bedrohen. Diabetiker sind daher besonders gefährdet für Amputationen.
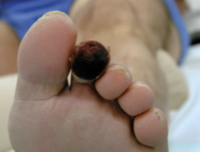
Treten Fuss- oder Zehenverletzungen auf, die schlecht heilen, sollte unverzüglich eine Überprüfung der Beindurchblutung in die Wege geleitet werden. Eine Zehengangrän (Gewebetod, siehe Abb. 1), die innerhalb weniger Tage auftreten kann, ist ein Notfall. In vielen Fällen wird eine Durchblutungsstörung vorliegen, gelegentlich in Kombination mit einer Neuropathie.
Gefässe eröffnen mit Kathetertechnik
Um die Wundheilung zu unterstützen und eine drohende Amputation zu vermeiden, sollten die Möglichkeiten einer Verbesserung der Durchblutung geprüft werden. Grundsätzlich eignen sich sowohl endovaskuläre Eingriffe (d. h. von innen wird das Gefäss wieder durchgängig gemacht ohne es chirurgisch zu eröffnen, z. B. mit einem Ballon) als auch chirurgische Gefässrekonstruktionen (z. B. Bypass). An den meisten Gefässzentren, wo verschiedene Gefässspezialisten (Angiologen, Radiologen und Gefässchirurgen) zusammenarbeiten, wird heute versucht, die verschlossenen Gefässe zunächst endovaskulär zu eröffnen. Falls dies misslingt, kommen operative Verfahren zum Einsatz.
Endovaskuläre Interventionen (Ballondilatation, auch Angioplastie, kurz PTA genannt) gelten als minimal invasive Eingriffe. Sie erfolgen meist über die Leiste, in örtlicher Betäubung und unter Röntgenkontrolle.
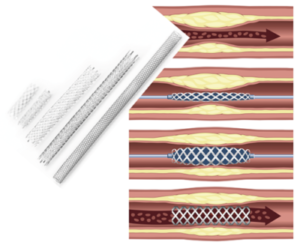
Die verengten oder verschlossenen Gefässe müssen nicht chirurgisch eröffnet werden, sondern werden durch die Haut angestochen. Über Hohlrohre (Schleusen und Katheter) und feine Führungsdrähte wird in den Gefässen navigiert. Diese Art von Eingriff kann daher mit relativ geringem Risiko auch im fortgeschrittenen Alter durchgeführt werden. Zum Einsatz kommen Führungskatheter, Führungsdrähte, Ballone und Stents (metallische Gefässgitter), siehe Abbildung 2.
Früher wagten sich nur wenige Spezialisten an die endovaskuläre Wiedereröffnung der Unterschenkel- oder gar der Fussarterien. Die technische Schwierigkeit besteht darin, dass meistens lange (bis 25 cm) Gefässverschlüsse vorliegen. Hinzu kommt, dass die Unterschenkel- und Fussarterien schmal (1,5 mm bis 3mm) und die Verschlüsse oft stark verkalkt sind.
In den letzten Jahren wurden jedoch bedeutende Fortschritte bei diesem Verfahren an Unterschenkel- und Fussarterien erzielt. Dies wurde dank neuen Ballonen mit sehr feinem Profil und verbesserten Führungsdrähten möglich. Dank des verbesserten Materials und der zunehmenden Erfahrung der Fachspezialisten lassen sich heute teils auch lange Verschlüsse wieder eröffnen, die bis vor kurzem als kaum behandelbar galten.
Oft bleiben die Verschlüsse zwar nicht dauerhaft offen, aber zumindest so lange bis die Fusswunden abgeheilt sind. Auch wenn die Gefässe mit der Zeit wieder zugehen, können so in vielen Fällen grössere Amputationen vermieden werden.

Neues Behandlungskonzept und Anatomie
Ähnlich wie bei den Herzkranzarterien wird jeder Unterschenkelarterie ein bestimmtes Blutversorgungsareal zugeordnet (Abb. 3). Zunächst wird versucht, die für das Wundgebiet und damit für die Wundheilung wichtigste Arterie anzugehen. Gelingt eine Wiedereröffnung, steigen die Heilungschancen deutlich. Erst wenn dies nicht möglich ist, versucht man, andere Unterschenkelarterien zu eröffnen.
Um die Prinzipien der technisch anspruchsvollen endovaskulären Eingriffe unterhalb des Knies zu verstehen, muss man einige anatomische Grundlagen kennen. Die Blutversorgung des Fusses erfolgt hauptsächlich über zwei Unterschenkelarterien.
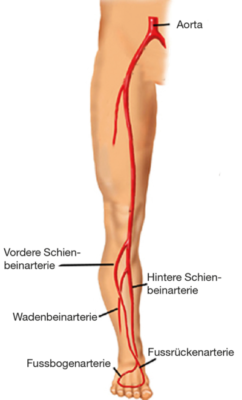
Die hintere Schienbeinarterie (Arteria tibialis posterior) zieht an der Innenseite des Unterschenkel zum Innenknöchel und zur Fusssohle.
Die vordere Schienbeinarterie (Arteria tibialis anterior) zieht an der Vorder- und Aussenseite des Unterschenkels zum Fussrücken und geht über in die Fussrückenarterie (Arteria dorsalis pedis). Beide Arterien sind in der Regel über die Fussbogenarterie miteinander verbunden.
Eine dritte Arterie, die Wadenbeinarterie (Arteria fibularis oder Arteria peronea), verläuft in der Tiefe des Unterschenkels und versorgt vorwiegend die Aussenseite der Ferse mit Blut. Teilweise hat sie Verbindungen (Kollateralen) zu den anderen Arterien (Abb. 4).
Neue Kathetertechniken
Zu Beginn einer endovaskulären Intervention am Unterschenkel wird versucht, mit einem feinen Führungsdraht in Blutflussrichtung in das verschlossene Gefäss einzudringen und den Draht vorsichtig durch den Verschluss zu lenken. Voraussetzung für ein Gelingen ist, dass unterhalb des Verschlusses noch ein Gefässabschnitt folgt, der wieder offen ist.
Gelingt die Verschlusspassage, wird ein Ballon über den Draht nachgeschoben und im verschlossenen Gefässabschnitt aufgeblasen. Manchmal ist es nicht möglich, den Verschluss zu überwinden. In geeigneten Fällen kann man dann versuchen, den Gefässverschluss entgegen der Blutflussrichtung zu eröffnen. Hierfür wird das gesunde Gefäss unterhalb des Verschlusses angestochen (z. B. am Fussrücken) und der Draht entgegen der Blutflussrichtung in den verschlossenen Gefässabschnitt vorgeschoben.
Eine weitere technische Möglichkeit bietet sich gelegentlich an, wenn der Fussbogen offen ist oder eine kräftige Verbindungsarterie (Kollateralarterie) besteht. Man kann dann mit dem Führungsdraht von einer Schienbeinarterie zur anderen gelangen und so versuchen, einen Verschluss entgegen der Blutflussrichtung zu eröffnen. Einige Beispiele von Gefässwiedereröffnungen sind in Bildserien erklärt (Abb. 5 und 6).
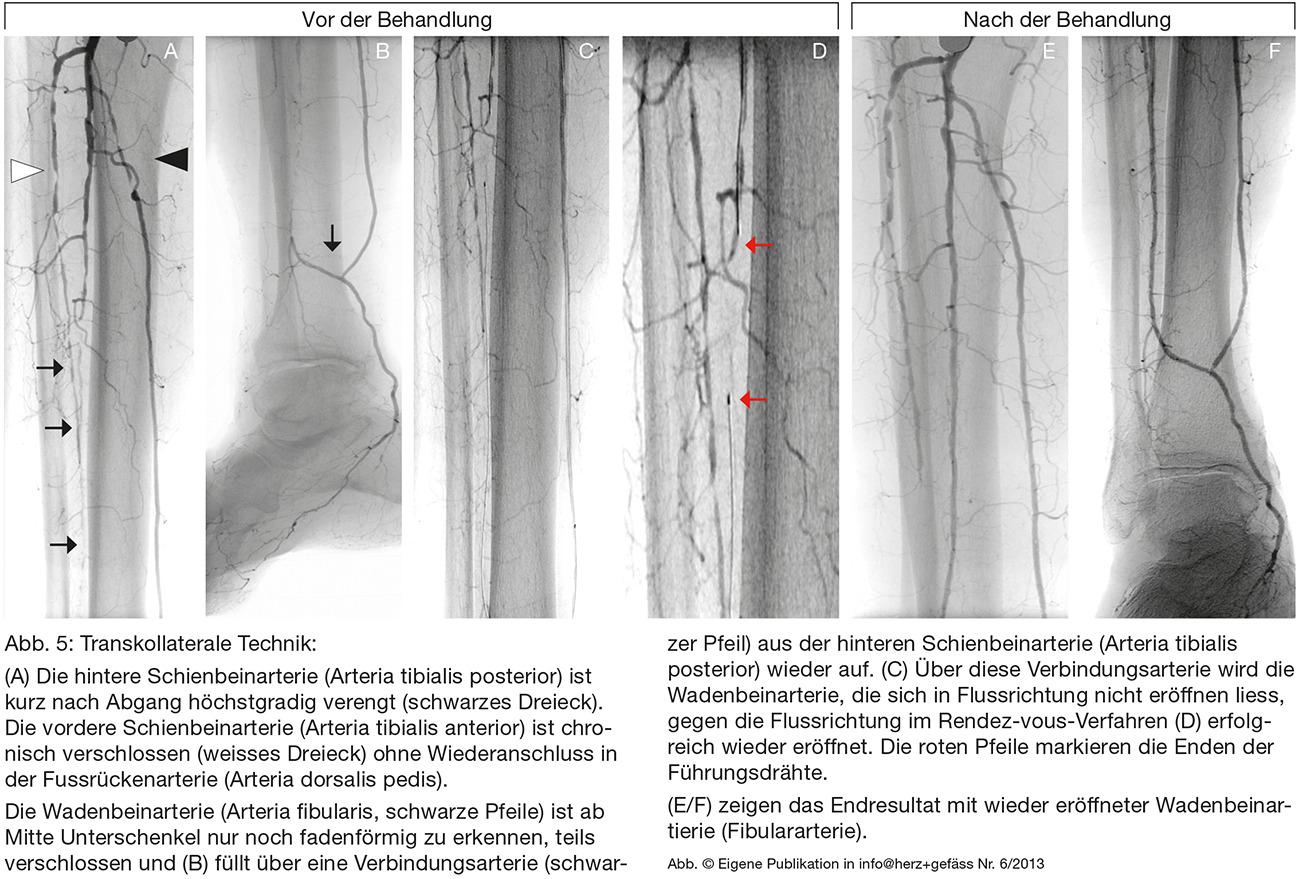
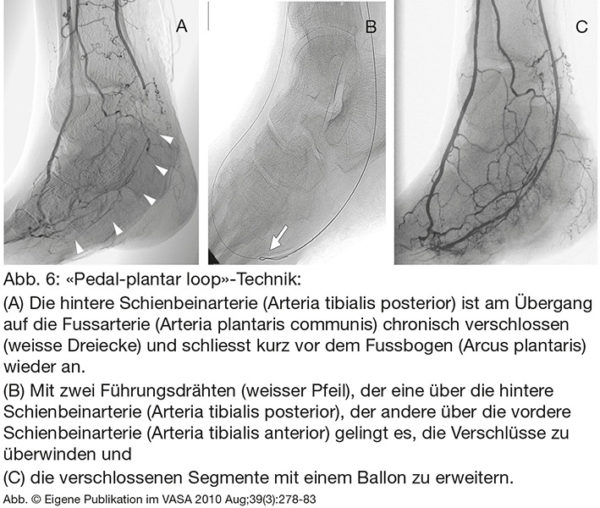 Trotz der technischen Fortschritte gelingt es jedoch nicht immer, verschlossene Gefässe wieder zu eröffnen. Der häufigste Grund für ein Misslingen sind zu starke, manchmal steinharte Gefässwandverkalkungen. Entweder es gelingt gar nicht, den Verschluss mit dem Draht zu überwinden, oder es lässt sich kein Ballon über den Draht nachschieben. In solchen Fällen bieten sich manchmal chirurgische Bypassoperationen an.
Trotz der technischen Fortschritte gelingt es jedoch nicht immer, verschlossene Gefässe wieder zu eröffnen. Der häufigste Grund für ein Misslingen sind zu starke, manchmal steinharte Gefässwandverkalkungen. Entweder es gelingt gar nicht, den Verschluss mit dem Draht zu überwinden, oder es lässt sich kein Ballon über den Draht nachschieben. In solchen Fällen bieten sich manchmal chirurgische Bypassoperationen an.
Ziel aller ärztlichen Bemühungen und der engen Zusammenarbeit zwischen den verschiedenen Fachspezialisten (Hausarzt, Diabetologe, Angiologe, Gefässchirurge u. a.) ist, möglichst grössere Gliedmassenamputationen zu vermeiden.