Der Diabetes kann schwerwiegende Auswirkungen auf die Sehfähigkeit haben und gar zur Erblindung führen. Da auch schwere Augenschäden erst spät durch die Betroffenen bemerkt werden, sind regelmässige augenärztliche Vorsorgeuntersuchung unabdingbar. Rechtzeitig entdeckt, bestehen heute exzellente Behandlungsmöglichkeiten, um die Sehfähigkeit dauerhaft zu erhalten.
Diabetes und Auge – Gefahr oft nicht bekannt
Der Diabetes gehört zu den zwei häufigsten Ursachen für die Erblindung in der Schweiz. Nach 20 Jahren Diabetesdauer leiden 50 % der Diabetiker an bedeutenden Augenveränderungen und bereits bei der Diagnosestellung eines Typ-2-Diabetes haben 30 % der Betroffenen Augenveränderungen. Viele Diabetiker sind sich der Gefahr für die Augen wenig bewusst. Dies ist sehr problematisch, da auch gravierende Augenveränderungen nicht selber erkannt werden können. Regelmässige vorsorgliche Augenuntersuchungen sind deshalb nötig. Man muss aber leider davon ausgehen, dass nur 40 bis 60 % der Diabetiker die empfohlenen Augen-Vorsorgeuntersuchungen wahrnehmen.
Verschlossene oder undichte Blutgefässe schädigen die Netzhaut
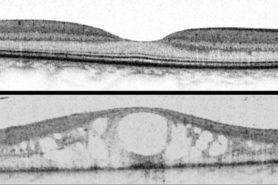
Der erhöhte Blutzuckerspiegel beim Diabetes führt vorwiegend zu einer Schädigung der kleinen und kleinsten Blutgefässe. Davon ist auch die Netzhaut, der lichtempfindliche Teil im Auge, stark betroffen. Die Blutgefässe werden undicht und lassen Flüssigkeit in die empfindliche Netzhaut austreten oder sie verschliessen sich und es kommt zu einer fehlenden Durchblutung. Beides führt zu gravierenden Problemen in der Netzhaut.
Werden die Gefässe undicht, entsteht eine Schwellung der Netzhaut, vorwiegend in der Macula, dem Punkt des schärfsten Sehens im Auge. Eine mehr oder weniger starke Verminderung der Sehschärfe ist die direkte Folge. Man spricht dann von einem diabetischen Maculaödem (Abb. 1). Verschliessen sich die Blutgefässe, ist die Sauerstoff- und Nährstoffversorgung der Netzhaut nicht mehr gewährleistet. Als Folge bilden sich neue Blutgefässe, welche jedoch sehr brüchig und undicht sind und zudem unkontrolliert wuchern. Man nennt dies proliferative diabetische Netzhauterkrankung. Diese Gefässneubildungen führen unbehandelt im Verlauf zu Blutungen, Netzhautablösung, grünem Star und letztlich Erblindung.
Modernste Untersuchungstechniken für genaue Diagnosen und Therapiesteuerung
In den letzten Jahren haben sich die Untersuchungsmöglichkeiten am Auge stark entwickelt. Insbesondere die sogenannte Optische Cohärenztomographie OCT, eine Art mikroskopische Computertomographie mit Laserlicht, stellt eine schonende und sehr aussagekräftige Untersuchung dar. Mit dieser lassen sich sowohl Schwellungen (Ödem) der Netzhaut, als auch seit neuem die Durchblutung der Netzhaut (OCT Angiographie) untersuchen. Für die Patienten ist es besonders angenehm, dass viele dieser Untersuchungen keine Erweiterung der Pupille mit Tropfen mehr benötigen. Die früher oft verwendete, sogenannte Fluoreszenzangiographie, bei welcher ein Farbstoff in die Blutbahn gespritzt werden musste, wird so nach und nach abgelöst.
Behandlung mit Medikamenten und Laser
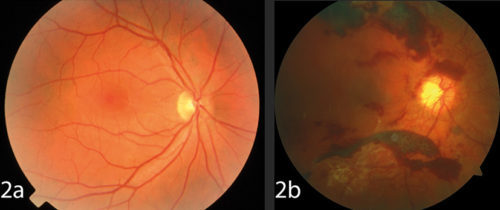
Bild 2b: Schwere proliferative diabetische Netzhautveränderungen mit Blutungen, neuen Blutgefässen und Netzhautablösung.
Beim Maculaödem hat sich seit einigen Jahren die Behandlung mit den sogenannten antiVEGF etabliert. Diese Medikamente, welche direkt in das Auge injiziert werden, bestehen aus gentechnisch hergestellten Antikörpern. Sie fangen gezielt die Botenstoffe ab, welche die Gefässundichtigkeit auslösen. Die Therapie ist hoch wirksam und führt in der Regel zu einer spürbaren Verbesserung der Situation. Sie muss allerdings regelmässig und über lange Zeit, oft gar monatlich, angewendet werden. Die früher durchgeführte Laserbehandlung hat beim Maculaödem völlig an Bedeutung verloren.
Grosse Bedeutung hat der Laser aber nach wie vor bei der Vorbeugung und Behandlung der wuchernden Gefässneubildungen. Sind grosse Gebiete der Netzhaut nicht richtig durchblutet, werden diese flächig mit Laser behandelt (panretinale Laserkoagulation). Erfolgt die Behandlung rechtzeitig, lassen sich die schweren Komplikationen der diabetischen proliferativen Netzhauterkrankung vermeiden. Neueste Lasersysteme sind computergesteuert und lassen so eine besonders schonende Behandlung zu.
Erfolgte die Laserbehandlung nicht oder zu spät und sind deshalb bereits massive Blutungen oder Netzhautablösungen entstanden, bleibt nur noch die Operation. Bei der sogenannten Pars Plana Vitrektomie (PPV) wird der Glaskörper zusammen mit den Blutungen entfernt. Dabei können Laserbehandlungen durchgeführt und allfällige Netzhautablösungen und Vernarbungen behandelt werden. Allerdings kann so nicht in jedem Fall die Sehfähigkeit erhalten werden.
Je früher erkannt, desto besser behandelt
Grundsätzlich gilt auch bei den diabetesbedingten Augenveränderungen: Vorbeugen ist besser als Heilen. Eine gute Einstellung und Kontrolle des Diabetes verringert das Risiko von Augenkomplikationen erheblich. Regelmässige Augenvorsorgeuntersuchungen ermöglichen eine Erkennung von Augenkomplikationen, solange sie noch erfolgreich behandelbar sind. Bemerkt man selber eine Sehbeeinträchtigung, kann es schon zu spät für eine gute Behandlung sein. Vorausgesetzt die diabetischen Veränderungen am Auge werden frühzeitig entdeckt, kann dank der neuen Untersuchungs- und Behandlungsmethoden das Sehvermögen in aller Regel gut erhalten werden.
Neues aus der Forschung: Erfreulicher Rückgang der Erblindungen wegen Diabetes